妊活に関係するホルモンのお話
【妊娠に関係するホルモンの名称と働き】
妊娠に関係するホルモン分泌は、基本的には男女ともに共通です。
生理周期こそないのですが、男性にもホルモン分泌はとても大事なことですので、一緒にご紹介していきます。
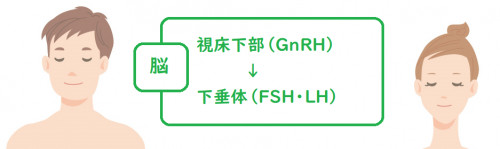
GnRH(ゴナドトロピン放出ホルモン)
ゴナドトロピンとは、性腺刺激ホルモンのことですので、全て日本語にすると「性腺刺激ホルモン放出ホルモン」という長い名前になります。
脳の視床下部から分泌して、同じく脳の下垂体に働きます。
GnRHの刺激を受けた下垂体からは、FSHとLHという2種類のホルモンが分泌されます。
LH(黄体刺激ホルモン・黄体形成ホルモン)
GnRHの刺激を受けて、脳の下垂体から分泌されます。
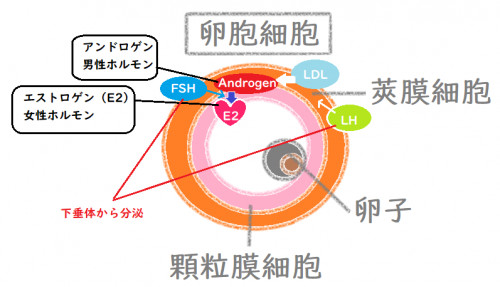
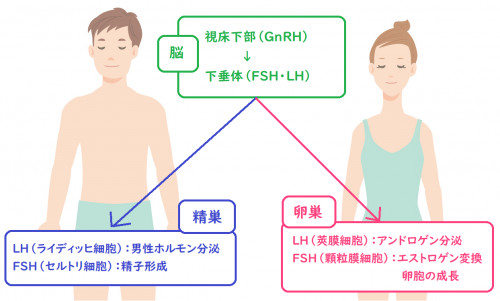
女性の場合には卵巣で、男性の場合には精巣で、アンドロゲン(男性ホルモン)を作る働きがあります。
ここでは妊活に特に重要な、女性のLHについて詳しく説明をします。
FSHは卵胞の内側にある顆粒膜細胞に働きますが、LHは卵胞の外側にある莢膜細胞に働いて、血中のコレステロールからアンドロゲン(男性ホルモン)を作ります。
FSHがアンドロゲンをエストロゲンに変換すると、脳の視床下部がそれを感知することで、更に大量のLHを分泌(LHサージ)する刺激を出します。
このLHサージがきっかけになって、排卵が起こります。
市販の排卵検査薬は、尿中に含まれるLHを測っているという訳です。
卵胞内では、LHに反応してアンドロゲン(男性ホルモン)を作りますので、LHの分泌量が増えすぎると、男性化が起こることがあります。
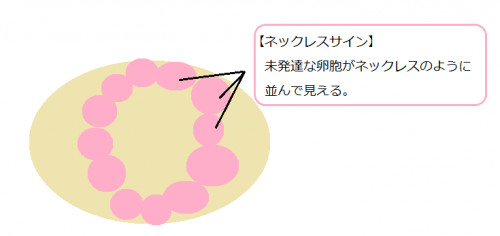
また血中のアンドロゲンが多くなり卵胞が育たないと、排卵も成長も出来ない小さく未成熟な卵胞が、大量に卵巣内に留まります。(ネックレスサイン)
こうした状態を排卵障害を多嚢胞性卵巣症候群と言います。
目安としては、LHがFSHの分泌量を超えるようになると起こりやすくなります。
FSHとLHの理想の関係性は、常にFSH>LHということになります。
FSH(卵胞刺激ホルモン)
GnRHの分泌刺激を受けて、脳の下垂体から分泌されます。
FSHとLHを合わせて、性腺刺激ホルモン(ゴナドトロピン)と言います。
女性においては、卵巣内の卵胞に働いて、卵胞を成長させる働きがあります。
男性においては、精巣内のセルトリ細胞に働いて、精子を形成する働きがあります。
また、女性の場合には、卵胞内の顆粒膜細胞に働いて、LHの働きで作られたアンドロゲン(男性ホルモン)をエストロゲン(女性ホルモン)に変換させる働きもあります。
また卵巣の反応性が悪くなるとFSHの数値が高くなりますので、卵巣機能の目安となります。
通常は一ケタ台ですが、卵巣機能が年齢と共に低くなると、FSHの数値は大きく跳ね上がります。
FSHは、エストロゲンの分泌量が多くなると分泌量が下がる為、投薬でエストロゲンを補充することでFSHを下げるという治療も存在します。
その場合も、排卵誘発をすると再びFSHは高くなりますので、イタチごっこになることも多いようです。
ちなみに男性の場合にも、FSHが高くなると、精子を形成する力が衰えていることを表します。
E2(エストロゲン・卵胞ホルモン)
E2は、エストロゲンや卵胞ホルモンとも呼ばれる女性ホルモンの一種です。
卵胞内の莢膜細胞で作られたアンドロゲンを、顆粒膜細胞のアロマターゼという酵素で還元することで、E2が作られます。
E2が作られるということは、卵胞が順調に成長している証ですので、卵胞の成長の目安として使用されます。
E2には、子宮内膜を肥厚させる働きもありますので、E2がしっかり分泌されるということは、生理周期が順調であることの証にもなります。
P4(プロゲステロン・黄体ホルモン)
P4は、プロゲステロンや黄体ホルモンとも呼ばれる女性ホルモンの一種です。
P4は、排卵後の卵胞が、黄体という組織になることで分泌されるようになります。
基礎体温の高温期を作るホルモンですから、P4の分泌量が少ないと、体温が十分に上がらず、高温期も短くなってしまいます。
こうした状態を、黄体機能不全と言います。
P4には、子宮内膜を成熟させ、脱落膜という組織に変化させる働きがあります。
P4が十分に作られないと、着床しやすい子宮内膜を作ったり、妊娠を維持したりすることが出来ません。
hCG(ヒト絨毛性ゴナドトロピン)
hCGは、ヒト絨毛性性腺刺激ホルモンのことで、妊娠が成立した後の絨毛という組織から分泌されます。
絨毛はその後、胎盤へと姿を変えていきます。
hCGは妊娠初期に大量に分泌されるため、妊娠成立の目安に利用されます。
正常妊娠の場合、着床後3~4週間経過の時点で、尿中hCGは1,000~3,000mIU/mlとなります。
またhCGは、不妊治療にも利用されています。
hCGを注射すると、約40時間で排卵をするため、よりタイミング法や人工授精の成功率を高めるために使用されます。
また、卵胞を成熟させる働きもあるため、採卵前にhCG注射をしておいて、その36時間後に採卵することで、排卵前に成熟した卵を採卵することが出来ます。
PRL(プロラクチン)
プロラクチンは、乳汁分泌ホルモンとも呼ばれるホルモンで、脳の下垂体から分泌され、乳腺を刺激して母乳を分泌させる働きがあります。
プロラクチンには排卵を抑制する働きがあるため、プロラクチンが多く分泌される高プロラクチン血症になると、不妊傾向が強まります。
プロラクチンは、脳から分泌される他のホルモンと連動しているため、ドーパミンやTRH(甲状腺刺激ホルモン放出ホルモン)などの影響を受けます。
またストレスの影響も強いとされており、妊活のストレスから高プロラクチン血症になる方もいらっしゃるようです。
ストレスを感じた脳からは、ドーパミンというホルモンが分泌され、気分を前向きにするように働き掛けますが、ストレスが長期に渡ると、やがてドーパミン分泌に支障をきたすようになります。
ドーパミンには、プロラクチンを抑制する働きがあるため、ドーパミン分泌が減ってしまうと、結果的にプロラクチンが増えてしまうわけです。
そのため治療としては、ドーパミン作動薬を服用することで解消されることもありますが、鍼灸治療にもよく反応をするようです。
ちなみに、高プロラクチン血症は男性にも起こります。
男性が高プロラクチン血症を発病すると、性欲低下や勃起不全、女性化乳房が見られることがあります。
TSH(甲状腺刺激ホルモン)
TSHは甲状腺刺激ホルモンのことで、脳の下垂体から分泌され、甲状腺に作用して甲状腺ホルモンを分泌させます。
逆に甲状腺ホルモンが少なくなると、甲状腺ホルモンを分泌させるために、TSHが多く分泌されるようになります。
つまりTSHが高い時には甲状腺ホルモンが低く、TSHが低い時には甲状腺ホルモンが十分に分泌されていることになります。
そこでTSHが高い状態を、甲状腺機能低下症といいます。(逆に甲状腺機能亢進症ではTSHが低くなります)
甲状腺機能低下症では受精率、妊娠率が低くなり、流産率が高くなるという研究結果があります。
数値に関しては諸説ありますが、少し前にはTSHが2.5mIU/Lを超えることが治療の目安でしたが、現在はもっと高くても問題ないというのが通説のようです。
専門機関でご相談されるのが良いと思いますが、TSH5.0mIU/L以上というのが、一つの目安かもしれません。
<追加>
下垂体から分泌されるTSHは、視床下部から分泌される、TRH(甲状腺刺激ホルモン放出ホルモン)というホルモンの指令で分泌されています。
TRHはTSHを分泌させるためのホルモンですから、甲状腺機能が低下してTSHが高くなるためには、TRHも多く分泌されている必要があります。
つまりTRHも、甲状腺機能低下症の時に高くなるということです。
このTRHは、上でご紹介したプロラクチンと連動して分泌されており、TRHが多く分泌されると、プロラクチンも多く分泌されるようになります。
結果的にTRHが高い状態では、高プロラクチン血症になりやすいということになります。
AMH(抗ミューラー管ホルモン)
AMHは抗ミューラー管ホルモンの頭文字をとったもので、成長しかけの未成熟な卵胞から分泌されるホルモンです。
卵巣の若さや妊娠しやすさの目安の様に勘違いされますが、実際にはそんなことはありません。
ただ体外受精の時に行う卵巣刺激の際には、AMHの数値により刺激法を選ぶことがあり、一つの目安であることは確かです。
また年齢の割に極端に低い場合には、早発閉経の可能性も考えて、慎重に治療法を選択する必要があります。
詳しくは、こちらのページでもご説明しておりますので、参考にして下さい。